Incluímos produtos que consideramos úteis para nossos leitores. Se você comprar pelos links desta página, podemos ganhar uma pequena comissão. Aqui está nosso processo.
O que é doença vascular periférica?
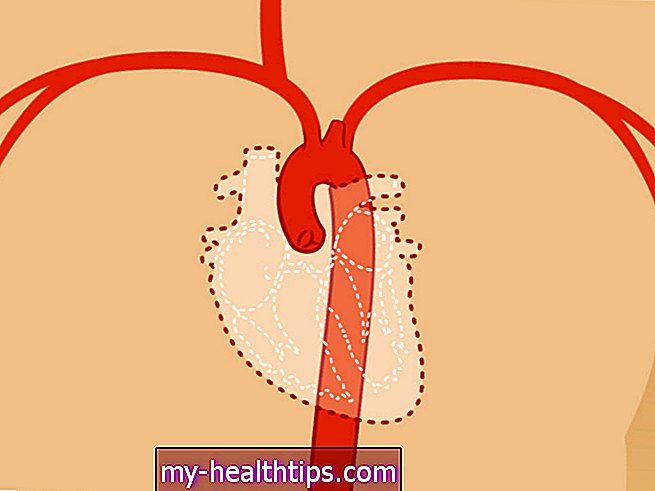
A doença vascular periférica (PVD) é um distúrbio da circulação sanguínea que faz com que os vasos sanguíneos fora do coração e do cérebro se estreitem, bloqueiem ou tenham espasmo. Isso pode acontecer em suas artérias ou veias. O PVD geralmente causa dor e fadiga, geralmente nas pernas e especialmente durante o exercício. A dor geralmente melhora com o repouso.
Também pode afetar os vasos que fornecem sangue e oxigênio para o seu:
- braços
- estômago e intestinos
- rins
No PVD, os vasos sanguíneos se estreitam e o fluxo sanguíneo diminui. Isso pode ser devido à arteriosclerose, ou “endurecimento das artérias”, ou pode ser causado por espasmos dos vasos sanguíneos. Na arteriosclerose, as placas se acumulam em um vaso e limitam o fluxo de sangue e oxigênio para os órgãos e membros.
Conforme o crescimento da placa progride, coágulos podem se desenvolver e bloquear completamente a artéria. Isso pode causar danos aos órgãos e perda dos dedos das mãos e dos pés ou membros, se não for tratado.
A doença arterial periférica (DAP) se desenvolve apenas nas artérias, que transportam sangue rico em oxigênio para longe do coração. De acordo com o CDC, aproximadamente 12 a 20 por cento das pessoas com mais de 60 anos desenvolvem PAD, cerca de 8,5 milhões de pessoas nos Estados Unidos. PAD é a forma mais comum de PVD, então os termos são freqüentemente usados para significar a mesma condição.
PVD também é conhecido como:
- arteriosclerose obliterante
- insuficiência arterial das pernas
- claudicação
- claudicação intermitente
O que é doença arterial periférica? »
Quais são os tipos de PVD?
Os dois tipos principais de PVD são PVD funcional e orgânico.
PVD funcional significa que não há danos físicos à estrutura de seus vasos sanguíneos. Em vez disso, seus vasos se alargam e estreitam em resposta a outros fatores, como sinais cerebrais e mudanças de temperatura. O estreitamento faz com que o fluxo sanguíneo diminua.
O PVD orgânico envolve mudanças na estrutura dos vasos sanguíneos, como inflamação, placas e danos aos tecidos.
O que causa o PVD?
PVD funcional
Seus vasos se alargam e se estreitam naturalmente em resposta ao ambiente. Mas no PVD funcional, seus vasos exageram sua resposta. A doença de Raynaud, quando o estresse e as temperaturas afetam seu fluxo sanguíneo, é um exemplo de PVD funcional.
As causas mais comuns de PVD funcional são:
- estresse emocional
- temperaturas frias
- operar máquinas ou ferramentas vibratórias
- drogas
PVD orgânico
PVD orgânico significa que há mudança na estrutura de seus vasos sanguíneos. Por exemplo, o acúmulo de placa da arteriosclerose pode causar o estreitamento dos vasos sanguíneos. As principais causas do PVD orgânico são:
- fumar
- pressão alta
- diabetes
- colesterol alto
Causas adicionais de PVD orgânico incluem lesões extremas, músculos ou ligamentos com estruturas anormais, inflamação dos vasos sanguíneos e infecção.
Quais são os fatores de risco para PVD?
Existem vários fatores de risco para PVD.
Você corre um risco maior de PVD se:
- têm mais de 50 anos
- estão acima do peso
- tem colesterol anormal
- ter histórico de doença cerebrovascular ou acidente vascular cerebral
- tem doença cardíaca
- tem diabetes
- ter um histórico familiar de colesterol alto, pressão alta ou PVD
- tem pressão alta
- tem doença renal em hemodiálise
As opções de estilo de vida que podem aumentar o risco de desenvolver PVD incluem:
- não praticando exercícios físicos
- maus hábitos alimentares
- fumar
- uso de drogas
Repartição dos riscos para PVD em todo o mundo
Repartição global dos fatores de risco para doenças vasculares periféricas | HealthGroveQuais são os sintomas do PVD?
Para muitas pessoas, os primeiros sinais de PVD começam lenta e irregularmente. Você pode sentir desconforto, como fadiga e cãibras nas pernas e pés, que pioram com a atividade física devido à falta de fluxo sanguíneo.
Outros sintomas de PVD incluem:
Informe o seu médico se você estiver experimentando algum sintoma de PVD. Esses sintomas são comumente deixados de lado como resultados do envelhecimento, mas o diagnóstico e o tratamento tardios podem causar complicações adicionais. Em casos extremos de perda de sangue, pode ocorrer gangrena ou tecido morto. Se você desenvolver repentinamente um membro pálido, dolorido e frio com pulso fraco ou sem pulso, esta é uma emergência médica. Você precisará de tratamento o mais rápido possível para evitar complicações graves e amputação.
Claudicação
O sintoma mais comum de PVD e PAD é claudicação. Claudicação é a dor muscular dos membros inferiores ao caminhar. Você pode notar a dor ao caminhar mais rápido ou por longas distâncias. Geralmente desaparece após algum descanso. Quando a dor voltar, pode levar o mesmo tempo para passar.
A claudicação ocorre quando não há fluxo sanguíneo suficiente para os músculos que você está usando. No PVD, os vasos estreitos podem fornecer apenas uma quantidade limitada de sangue. Isso causa mais problemas durante a atividade do que em repouso.
Conforme o seu PAD progride, os sintomas ocorrem com mais frequência e pioram. Eventualmente, você pode até sentir dor e fadiga durante o repouso. Pergunte ao seu médico sobre tratamentos para ajudar a melhorar o fluxo sanguíneo e diminuir a dor.
Quais são as complicações do PVD?
Complicações de PVD não diagnosticado e não tratado podem ser sérias e até fatais. O fluxo sanguíneo restrito de PVD pode ser um sinal de alerta de outras formas de doença vascular.
As complicações do PVD podem incluir:
- morte do tecido, o que pode levar à amputação do membro
- impotência
- pele pálida
- dor em repouso e com movimento
- dor severa que restringe a mobilidade
- feridas que não cicatrizam
- infecções potencialmente fatais dos ossos e da corrente sanguínea
As complicações mais sérias envolvem as artérias que levam sangue ao coração e ao cérebro. Quando estes ficam obstruídos, pode levar a um ataque cardíaco, derrame ou morte.
Como você diagnostica PVD?
O diagnóstico precoce é o primeiro passo para o sucesso do tratamento e pode prevenir complicações potencialmente fatais.
Informe o seu médico se você tiver algum dos sintomas clássicos de PVD, como claudicação. Seu médico também perguntará sobre seu histórico médico e fará um exame físico. O exame físico pode incluir a medição da pulsação em suas pernas e pés. Se o seu médico ouvir um ruído sibilante através do estetoscópio, pode significar um estreitamento dos vasos sanguíneos.
Eles podem solicitar testes mais específicos para diagnosticar PVD. Esses testes incluem:
Como você trata o PVD?
Os dois objetivos principais do tratamento de PVD são impedir a progressão da doença e ajudá-lo a controlar a dor e os sintomas para que possa permanecer ativo. Os tratamentos também diminuirão o risco de complicações graves.
O tratamento de primeira linha geralmente envolve modificações no estilo de vida. Seu médico irá sugerir um programa regular de exercícios que inclua caminhadas, uma dieta balanceada e perda de peso.
Se você fuma, você deve parar. Fumar provoca diretamente redução do fluxo sanguíneo nos vasos. Também faz com que o PVD piore, além de aumentar o risco de ataque cardíaco e derrame.
Se as mudanças no estilo de vida por si só não forem suficientes, você pode precisar de medicação. Os medicamentos para PVD incluem:
- cilostazol ou pentoxifilina para aumentar o fluxo sanguíneo e aliviar os sintomas de claudicação
- clopidogrel ou aspirina diária para reduzir a coagulação do sangue
- atorvastatina, sinvastatina ou outras estatinas para reduzir o colesterol alto
- inibidores da enzima de conversão da angiotensina (ACE) para reduzir a pressão arterial elevada
- medicamento para diabetes para controlar o açúcar no sangue, se você tem diabetes
Bloqueios de artérias significativas podem exigir cirurgia como angioplastia ou cirurgia vascular. Angioplastia é quando o médico insere um cateter ou tubo longo em sua artéria. Um balão na ponta do cateter se infla e abre a artéria. Em alguns casos, o médico colocará um pequeno tubo de arame na artéria, denominado stent, para mantê-la aberta.
A cirurgia vascular permite que o sangue desvie da área estreita por meio do enxerto de veia.
Qual é a perspectiva para um diagnóstico de PVD?
Se diagnosticados precocemente, muitos casos de PVD responderão a tratamentos de estilo de vida. Uma forma de medir a melhora é medir o quanto você pode caminhar sem sentir dor. Com um tratamento eficaz, você deve ser capaz de aumentar gradualmente a distância.
Contacte o seu médico se os seus sintomas piorarem ou se tiver qualquer um dos seguintes:
- as pernas parecem pálidas ou azuis
- pernas ficam frias
- dor no peito acompanha dor nas pernas
- pernas ficam vermelhas, inchadas ou quentes
- novas feridas ou úlceras se desenvolvem e não cicatrizam
- febre, calafrios, fraqueza ou outros sinais de infecção
Como o PVD afeta as pessoas em todo o mundo
Impacto da doença vascular periférica no mundo | HealthGroveComo prevenir PVD
Você pode reduzir o risco de desenvolver PVD por meio de um estilo de vida saudável. Isso inclui:
- evitando fumar
- controlar o açúcar no sangue, se você tem diabetes
- definir uma meta de exercício de 30 minutos por dia, cinco vezes por semana
- trabalhando para reduzir o colesterol e a pressão arterial
- comer uma dieta saudável com baixo teor de gordura saturada
- mantendo seu peso em um nível saudável
Fale com o seu médico se tiver sintomas de PVD. O diagnóstico precoce pode ajudar você e seu médico a encontrar maneiras de reduzir seus sintomas e aumentar a eficácia do seu tratamento.
Como comer de forma saudável para seus objetivos de condicionamento físico »